Principe
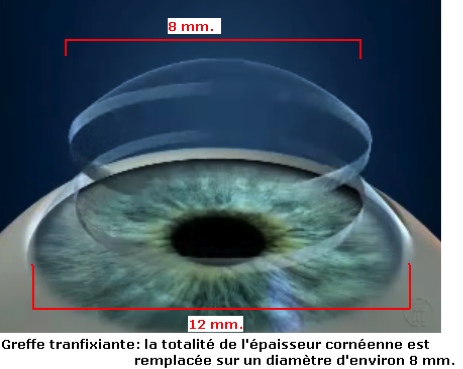
La greffe de cornée (ou kératoplastie) est une greffe de tissu qui remplace une partie centrale circulaire de cornée opaque ou déformée, sur un diamètre de 8 mm. environ, par une cornée saine, transparente, venant d’un donneur humain récemment décédé. Les greffes avec cornée animale ou synthétiques n’ont jamais donné de succès.
Les greffons sont prélevés, contrôlés, conservés, la délivrance des greffons et la greffe de cornée sont très strictement codifiés.
Différentes étapes de la greffe
Après la consultation et l’examen approfondi des yeux du patient, toutes les explications seront données par le Docteur Stéphane Ganem. Un document de consentement éclairé sera alors signé. La première étape est l’inscription sur la liste des patients à greffer à la Banque des Yeux. Un numéro d’inscription est attribué au patient en attente. Une date opératoire est fixée environ deux mois après l’inscription. Une batterie de tests, sérologies, comptage cellulaire, sont effectués sur le greffon. Le patient aura été consulter l’anesthésiste environ 10 jours avant la date de l’opération. Trois jours avant la greffe, un rapport est adressé au Docteur Stéphane Ganem qui pourra accepter ou refuser le greffon, en fonction du résultat des tests.
Le jour de l’opération, le patient arrive à jeun le matin vers 8 heures. Le geste chirurgical est bien codifié. Il dure environ 45 minutes. La sortie de la clinique se fait le jour même ou le lendemain de la greffe. Un arrêt de travail de 15 jours est souvent prescrit, car le repos doit être observé pendant cette période : l’absence d’efforts physiques et la protection de l’œil aux poussières les premiers jours après la greffe sont les meilleurs garants d’un résultat satisfaisant . Un traitement local antibiotique et anti-inflammatoire en collyres est prescrit pour une durée de 3 à 12 mois selon la technique.
Différents types de greffe
La greffe peut remplacer toute ou partie de l’épaisseur de la cornée, et alors conserver la partie la plus profonde ou interne de la cornée, formée de 5 couches:
- Epithélium : couche fine de 40 microns,sous le film lacrymal
- Membrane de Bowman,
- Stroma cornéen, épaiscomposé de cellules et de nombreuses lamelles de collagène.
- Membrane de Descemet
- Endothélium, à l’intérieur de l’œil, formé d’une seule couche de cellules qui ne se renouvellent pas. S’il est altéré, la cornée devient oedemateuse et trouble. On parle de greffe transfixiante lorsque toute l’épaisseur de la cornée est remplacée, de greffe lamellaire antérieure lorsqu’il s’agit uniquement de la partie externe de la cornée qui est greffée et l’on parle de greffe pré-descemétique lorsque toute la cornée est greffée sauf sa couche la plus profonde (membrane de Descemet et endothélium).
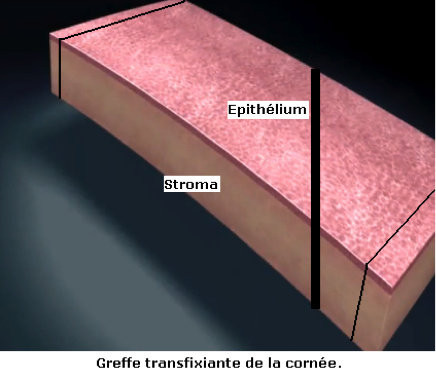
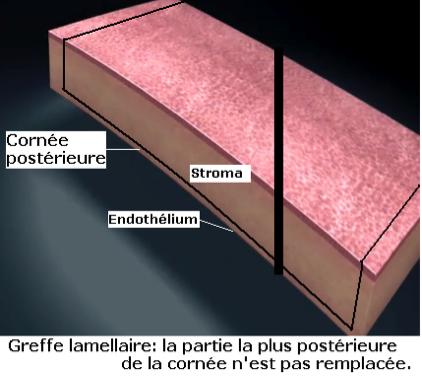
L’avantage des greffes lamellaires et pré-descemétiques est qu’elles sont réalisées à globe fermé. Le risque infectieux et de rejet est moindre. Le nombre de cellules endothéliales est plus élevé que sur le greffon, assurant une plus grande longévité à la greffe. Cependant, les greffes lamellaires antérieures donnent des résultats visuels moins satisfaisants et la greffe pré-descemétique, très délicate à réaliser, présente un risque élevé de perforation et est donc encore indiquée. La greffe transfixiante reste la greffe la plus pratiquée.
Technique chirurgicale
Trépanation circulaire de la cornée pathologique du receveur
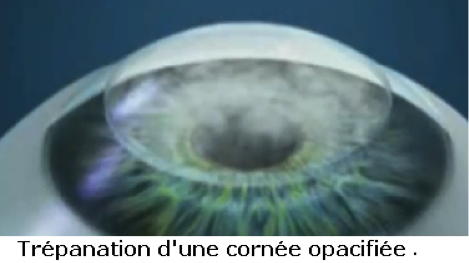
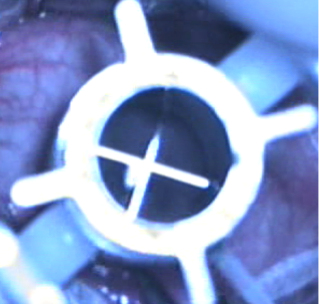
Trépanation circulaire de même diamètre de la cornée saine du donneur.
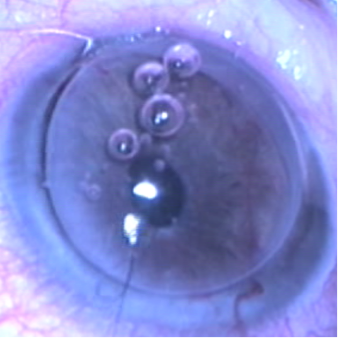
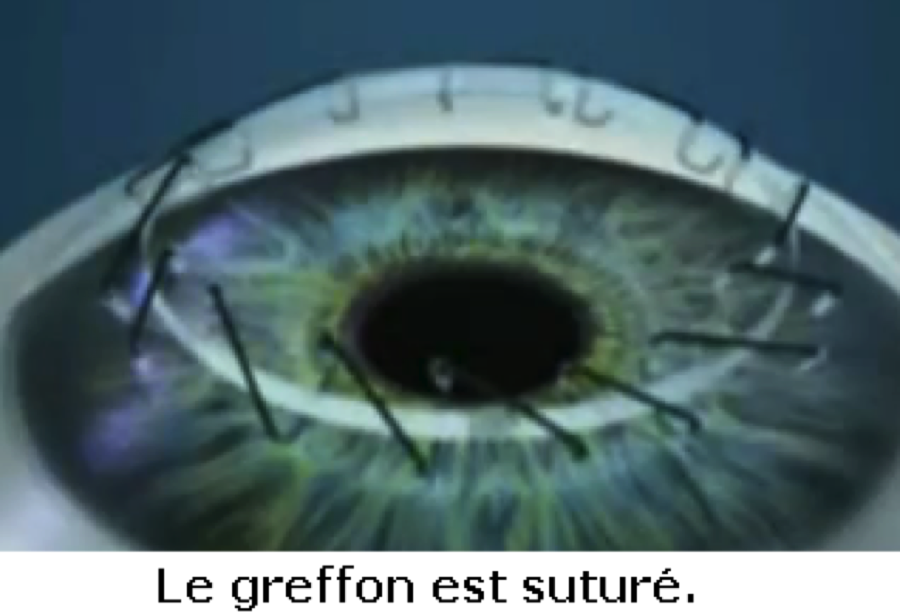
Suture du greffon par un sujet et / ou par des points séparés de fil de nylon non résorbable.
La durée de l’opération est de 30 minutes.
L’anesthésie est locale ou générale.
Une opération de la cataracte avec implant, ou du glaucome peut être réalisée dans le même temps opératoire.
Le traitement postopératoire comporte une corticothérapie et antibiothérapie locales (collyres)
Un surjet est laissé en place environ un an. Des points séparés peuvent être retirés ou remplacés à partir de 2 mois, en fonction de l’astigmatisme. Le suivi post-opératoire est prévu toutes les semaines pendant les premiers mois, puis tous les mois pendant 6 à 12 mois puis régulièrement. Les risques d’incidents post-opératoires sont réduits par leur traitement rapide qui donne d’excellents résultats.
Risques de la greffe
Comme pour toute chirurgie il existe des risques per et post opératoires que le patient doit connaître.
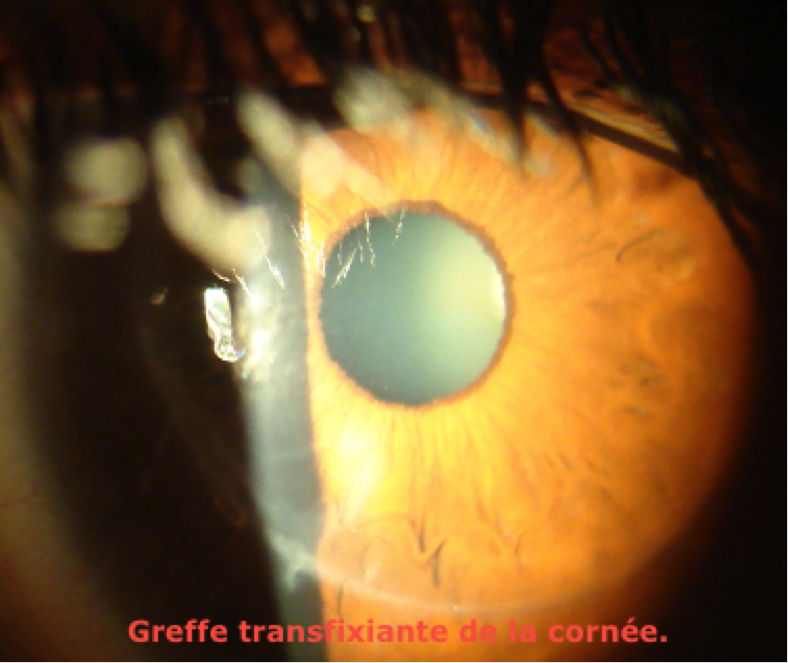
Risques per opératoires : pendant la chirurgie, le centrage de la trépanation découpe est essentiel pour la qualité de la vision. Le greffon d’un diamètre de 8 mm environ, est suturé minutieusement par 8 points de sutures séparés de nylon 10/0 (plus fin qu’un cheveu, mais très résistant) et par un surjet. La tension des points doit être homogène afin de réduire l’astigmatisme post opératoire.
Immédiatement après la greffe, il peut y avoir un défaut d’étanchéité, un astigmatisme important nécessitant un point de suture. La vision est floue pendant plusieurs semaines car l’épithélium doit recoloniser la surface oculaire, l’oedeme cornéen et l’astimatisme trouble la vision.
Les risques plus tardifs sont le rejet et la décompensation du greffon. Le rejet de la greffe de cornée se manifeste par un trouble cornéen, une baisse de la vision. Il impose un traitement associant :
• un collyre à la ciclosporine 2 % localement.
• une corticothérapie locale intensifiée, et parfois générale pendant quelques mois
Les complications inflammatoires et tensionelles peuvent survenir à tout moment et être traités rapidement.
En moyenne un greffon dure 20 à 30 ans. Une nouvelle greffe est alors possible.
Si les deux yeux sont à greffer, l’opération du deuxième œil n’est possible qu’un an après celle du premier afin de réduire le risque de rejet.
Résultats visuels
Ils sont satisfaisants après plusieurs mois. La cornée redevient transparente après 3 mois, et les points pourront être retirés après 4 mois pour gérer l’astigmatisme. On pourra alors équiper le patient en verre de lunettes ou en lentille de contact.